
▲「妊娠糖尿病」是指懷孕前沒有糖尿病病史,但在懷孕時卻出現血糖偏高情形。(圖/記者林悅翻攝)
記者林悅/南市報導
奇美醫學中心新陳代謝科醫師李尚育說,「妊娠糖尿病」是指懷孕前沒有糖尿病病史,但在懷孕時卻出現血糖偏高情形,主要是孕婦在懷孕過程中,胎盤產生的荷爾蒙,會讓身體對胰島素的敏感度降低,大多數孕婦的身體可經由分泌較多胰島素來應變,但某些人因體質因素便會發展成為妊娠糖尿病。
李尚育醫師說,妊娠糖尿病的發生率約2~7%左右,會隨年齡增加而提高。一般來說,如果孕婦有多囊卵巢症候群、糖尿病的家族史、年齡較大(特別是大於35歲的婦女)、本身比較肥胖或有吸菸者,特別容易有妊娠糖尿病,但絕大多數的妊娠糖尿病病人並沒有以上的風險因子。

▲妊娠糖尿病長期的血糖偏高,卻會對母親及胎兒產生不良的影響,容易發生早產、流產、妊娠高血壓、母體感染、胎兒過大造成的肩難產及產道撕裂傷、新生兒低血糖、新生兒黃胆及胎死腹中等問題。(圖/記者林悅翻攝)
輕微的妊娠糖尿病本身並不會有特別的症狀,但長期的血糖偏高,卻會對母親及胎兒產生不良的影響,容易發生早產、流產、妊娠高血壓、母體感染、胎兒過大造成的肩難產及產道撕裂傷、新生兒低血糖、新生兒黃胆及胎死腹中等問題。嚴重的高血糖,也會產生吃多、喝多、尿多、體重減輕等症狀,未經治療,更可能進一步產生酮酸中毒,危及母親與胎兒的生命。
李尚育醫師指出,目前台灣是採取全面篩檢妊娠糖尿病的政策,在懷孕的第24週到28週會實施50公克的口服葡萄糖篩檢,在服用糖水1小時後,檢驗血糖值若高於140mg/dl,代表有可能是妊娠糖尿病病人,這是會再進一步測試100公克的葡萄糖耐性試驗,若四次抽血(空腹,及服用後第1,2,3小時)當中有2次異常,即為妊娠糖尿病。若為高危險族群,或胎兒明顯過大,可在懷孕後期(32到34週時)再做一次糖尿病篩檢。

▲當確定有妊娠糖尿病後,準媽媽即要配合營養師,在不影響胎兒的情況之下,做飲食方面的控制,原則上,宜少量多餐,多攝取高纖維、低升糖指數的食物。(圖/記者林悅翻攝)
當確定有妊娠糖尿病後,準媽媽即要配合營養師,在不影響胎兒的情況之下,做飲食方面的控制,原則上,宜少量多餐,多攝取高纖維、低升糖指數的食物,如全穀類、五穀根莖類;水果需適量,一天分量不宜超過兩分(兩個拳頭大小);少甜食,配合飯後適當的運動,如快走等。病人需自我居家測量血糖,目標為空腹血糖小於95mg/dl,三餐飯後1小時血糖值小於140mg/dl,2小時血糖小於120mg/dl。
李尚育醫師表示,大多數有妊娠糖尿病的孕婦都可以經由飲食調整達到良好的血糖控制,少數孕婦靠飲食控制後,血糖仍有偏高情形,此時就必需要使用藥物治療。一般治療的藥物有口服降血糖藥及胰島素,基於長期的安全性考量,目前還是建議使用胰島素治療,醫師會根據血糖高低做劑量上的調整,讓血糖達標。
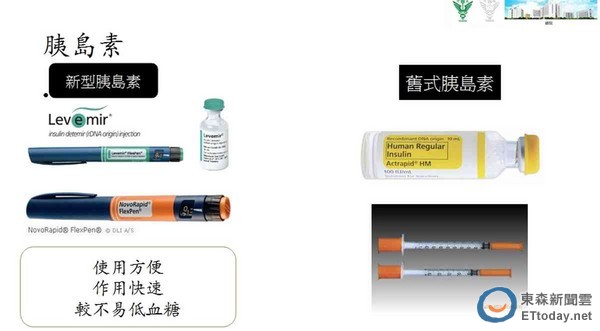
▲日前衛生福利部已核准過基因工程製備的新型胰島素,使用於妊娠糖尿病的治療。(圖/記者林悅翻攝)
日前衛生福利部已核准過基因工程製備的新型胰島素,使用於妊娠糖尿病的治療,相較於傳統胰島素,新型的糖島素有使用方便、打完可以立即用餐及更不容易低血糖的優點,為妊娠糖尿病病人的一大福音。
注意的是,胰島素的阻抗性會隨妊期增加而提高,故在後期劑量可能會再調整,另外靠飲食控制的孕婦,在妊娠後期也可能會需要胰島素治療,故仍需定期測量血糖,監控胎兒生長情形,定期回診。
李尚育醫師指出,妊娠糖尿病一般在生產後就會緩解,如果有哺乳,對血糖回復正常會更有幫助,但有過妊娠糖尿病的孕婦,之後發生第二型糖尿病的風險也會增加,目前會建議在生產完後約4到12週之間檢查血糖是否已回到正常,並且終身需調整作息、注意飲食及規則運動,來預防糖尿病的發生。









讀者迴響