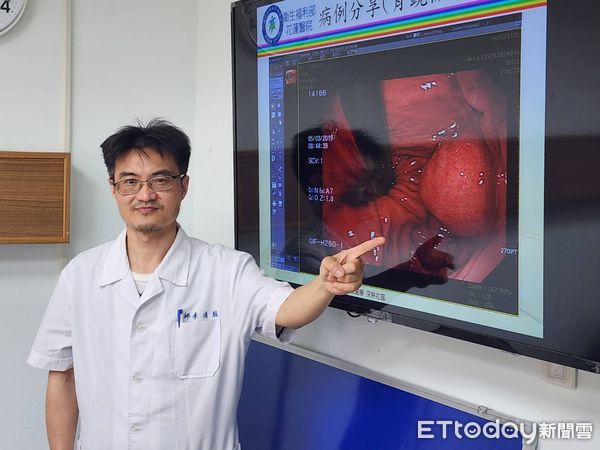
▲胃鏡檢查時,意外在胃內發現有一顆至少約2公分以上,大小表面平滑膨出的黏膜下腫瘤。(圖/花蓮醫院提供,下同)
記者王兆麟/花蓮報導
66歲陳先生是一位長期高血壓及慢性胃潰痬患者。最近一個多月,時有上腹悶痛的症狀,胃鏡檢查時,除了發現造成其上腹悶痛的輕微胃食道逆流外,也意外在胃內發現有一顆至少約2公分以上,大小表面平滑膨出的黏膜下腫瘤,再接受腹部電腦斷層。發現是由胃黏膜下長出一個約3公分邊緣平滑,往胃內及胃壁外膨出,強裂懷疑是胃腸道基質腫瘤。經轉介至醫學中心進行胃鏡超音波進一步診斷。由臨床所有檢查,高度確認為胃腸道基質腫瘤。
因腫瘤超2公分,恐有惡性之疑慮,建議隔一週再轉介至外科開刀治療。因陳先生過度擔心,欲早些接受開刀治療。故又回至本院內科,表逹欲至本院儘早安排外科開刀治療。住院後,會診外科。也於住院第二天接受微創手術(腹腔鏡胃腫瘤切除手術)。術後恢復除傷口疼痛,無併發症發生,於住院第十日出院。病理報告顯示為低惡性胃腸道基質腫瘤。不需接受術後的標靶治療,而後三年追蹤檢查,無復發或轉移之發現。
胃腸道基質瘤(Gastrointestinal stromal tumor,簡稱GIST)為胃腸道最常見的「非上皮」的腫瘤,但僅佔所有胃腸道癌症的1%。胃腸道基質瘤是一種”黏膜下的腫瘤”,大多數為源於卡氏間質細胞(interstitial cell of Cajal)表面上酪氨基酸激酶接受器 ( Tyrosine kinase receptor) 的KIT基因突變,少數則由血小板衍生生長因子受體 (platelet-derived growth factor-alpha, PDGFRA) BRAF激酶基因突變所致。
陳先生胃部的胃腸道基質瘤是胃腸道基質腫瘤最好發的身體部位。約有六成之多,其次為小腸、大腸、直腸、食道,甚至罕見地也會在網膜、腸繫膜、骨盆腔及後腹腔軟組織都可能發生。
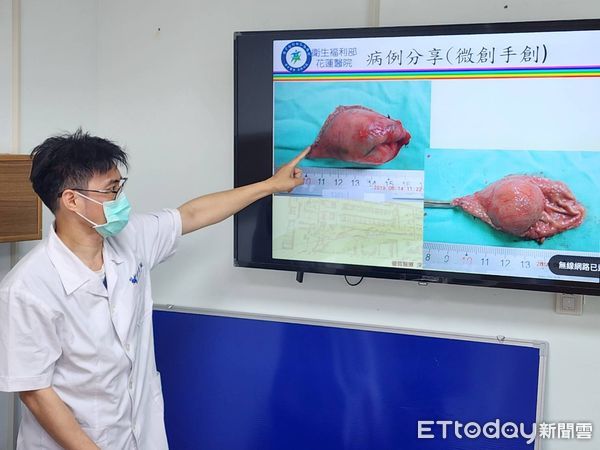
▲患者陳先生接受微創手術,術後除傷口疼痛,無併發症發生,於住院第十日出院。
胃腸道基質瘤好發年紀約在60至70 歲之間。但仍有少數50歲以下的年紀。男女罹病比率約為1:1。在台灣,依據台大醫院消化外科統計報告,每年百萬人中約有13.7例的發生率。依其生長位置而有不同的臨床症狀,包括:胃腸道出血、胃痛、腹痛、胃腸阻塞...等。然而,大部分患者都不會出現症狀,約50%患者是因為健康檢查或在開其他腹內手術時意外發現。
隨著醫療的進步及民眾就醫的警覺,根據過去一些研究,每做300至400個胃鏡檢查,可意外發現這種”黏膜下腫瘤”。雖然”黏膜下腫瘤”不僅只有胃腸道基質腫瘤,但郤是最常見的腫瘤。

▲醫師表示,目前全球醫界共識,認為沒有所謂”良性”的胃腸道基質腫瘤,都有轉變成惡性腫瘤之可能性。
胃腸道基質腫瘤雖不是胃癌。一般約2~5公分的胃腸道基質腫瘤,開始會有惡性的病變。對於傳統化療及放射療法皆無效果。只對”標靶藥物”治療有效果。治療就是以外科完全切除腫瘤手術為主。依其病理報告的惡性度,如惡性度低,給予定期門診追蹤治療即可。如惡性高,就要給予術後的標靶藥物治療。如果有依醫生建議治療及定期門診追蹤的話,大部分患者的預後存活率皆比胃癌患者來的好。
目前全球醫界共識,認為沒有所謂”良性”的胃腸道基質腫瘤。胃腸道基質腫瘤都有轉變成惡性腫瘤之可能性。因此,即使之前曾經接受手術且完全切除腫瘤,病患仍有腫瘤復發之可能。因胃腸道基質腫大部分並無明顯症狀,再次叮嚀大多數病患都是在做健康檢查、胃鏡檢查或開其他腹部手術時意外發現。一旦發現,一定要積極地定期回診追蹤及配合醫師的治療!









讀者迴響